2025年4月,美国阴道镜及宫颈病理学会(ASCCP)正式发布了“Applying Results of Extended Genotyping to Management of Positive Cervicovaginal Human Papillomavirus Test Results : Enduring Guidelines”(拓展基因分型指导HPV阳性的临床管理持久性指南),ASCCP管理共识指南委员会制定了在宫颈癌预防中使用拓展基因分型结果的建议,具体内容解读如下:
几乎所有宫颈癌都与致癌型HPV感染相关。通过对HPV或细胞学进行检测,可将高风险的患者分流,通过阴道镜检查发现癌前病变,尽早治疗,降低宫颈癌发生的风险。
人乳头瘤病毒(HPV)的致癌性差异很大,国际癌症研究机构(IARC)与国际专家合作,根据全球流行病学数据建立了HPV基因型的等级体系。表1总结了13种HPV型别导致癌症的比例和感染进展为CIN3+的风险。IARC根据致癌风险及与癌症的关联性,将致癌型人乳头瘤病毒(HPV)分为4组:HPV16、HPV18/45、HPV16相关型(HPV33、31、52、58、35)以及其余的致癌或可能致癌型(HPV39、51、59、56、68)。而HPV型别及型别组的临床管理并非由IARC的分级规定,而是取决于基于风险的特定阈值、可用的分流选项以及阴道镜检查和治疗手段。
表1.HPV基因型导致癌症的比例以及进展为CIN3+的风险
目前美国食品药品监督管理局(FDA)批准了两款可进行扩展基因分型的检测试剂:Onclarity HPV Assay(2020年4月获批),HPV16、18、45、31、51和52型单独报告,HPV33/58、HPV35/39/68以及HPV56/59/66分三组报告;Alinity m High-Risk HPV Assay(2023年11月获批),HPV16、18和45型单独报告,HPV31/33/52/58以及HPV35/39/51/56/59/66/68分两组报告。
图1:截至2024年5月,FDA批准的人乳头瘤病毒(HPV)检测方法型别组合试剂
推荐术语(推荐、优先推荐、可接受、不推荐)、推荐强度(A-E)以及证据质量(I-III)均遵循2019年指南。在采用相关建议时,有几点关键内容需要遵循:(1)本建议仅适用于获得美国食品药品监督管理局(FDA)批准的HPV基因分型检测,此处的建议仅针对Onclarity HPV检测;(2)建议仅适用于在进行筛查或监测的无症状女性中发现的宫颈结果。有症状的患者应根据相关指南进行管理。子宫切除术后仅对有CIN2+或宫颈癌既往病史的个体进行筛查。
第1节:一般原则
在HPV检测结果阳性的情况下,HPV扩增基因分型检测可以指导临床管理。(BII)
当报告多种HPV型别感染时,根据IARC的分级HPV16、18、45、33、31、52、58、35、39、51、59、56、68、66,按照癌症风险最高的型别进行管理。(BII)
第2节:检测方法和基因型推荐意见
当采用HPV初筛时,对于所有HPV检测阳性的结果(不论基因型如何),均建议进行额外的返回式分流检测(如返回式细胞学检查)(CIII)。如果HPV筛查结果为HPV16或HPV18阳性,且无法从同一实验室样本进行返回式分流检测,可以接受转诊阴道镜检查(CIII)。如果HPV16或HPV18阳性,且在阴道镜检查前未进行分流检测,则建议在阴道镜检查时采集额外的分流检测样本。(CIII)
推荐意见3:在单独HPV检测或联合检测的筛查中,对于HPV31、33/58、35/39/68、45、51、52或其组合检测结果阳性,HPV16和HPV18检测结果阴性的患者,建议进行双染或细胞学检查。如果双染结果为阴性或细胞学检查结果为正常(NILM),建议1年后重复进行HPV检测。如果双染色结果为阳性或细胞学检查结果为ASC-US、LSIL、ASC-H、AGC、HSIL或癌,建议进行阴道镜检查。(AII)
对于初筛检查结果为双染阴性或细胞学检查结果正常(NILM)的患者,如果在1年后重复进行HPV检测或联合检测,若HPV检测结果为任何型别阳性或细胞学检查结果为ASC-H、AGC、HSIL或癌,建议进行阴道镜检查。(CIII)。如果HPV检测结果为阴性,但细胞学检查结果为正常(NILM)、ASC-US或LSIL,建议12个月后进行基于HPV的检测。(CIII)
HPV35/39/68:根据IARC致癌性分级,HPV35与HPV16相关型别归为同一组,而HPV39和HPV68则属于低风险组。对于患有对于HPV35/39/68,太阳成集团tyc234cc在the Improving Risk-Informed HPV Screening(IRIS)队列中发现其即刻CIN3+风险(HPV35/39/68:1.7%)与以非裔美国人为主的the STudying Risk to Improve DisparitiES (STRIDES)队列(HPV35/39/68:5.9%)存在差异,这与非洲裔人群中HPV35的高流行率和致癌性相一致。为确保HPV35感染者得到合理的分流处理,HPV35/39/68这一通道阳性按照其他HPV16相关型别进行管理。
HPV51:HPV51感染者在IRIS队列和STRIDES队列中CIN3+即刻风险分别为为1.5%、6.3%。由于证据不足以升级管理措施,因此沿用2019年针对非16/18型HPV进行分流检测的建议。
HPV31:IRIS队列和STRIDES队列的风险分析表明HPV31可以通过细胞学或双染成功分流,支持分诊建议。而Onclarity数据报告称HPV31与细胞学阴性的个体有7.5%的CIN3+风险,支持立即转诊阴道镜检查。由于未得到其他大型研究证实,因此持久指南工作组认为证据不足以改变当前的做法。
HPV45:HPV45与HPV18一样,与腺癌及癌前病变(AIS)相关。细胞学或双染在HPV45的分流中有很高敏感性,能成功分流CIN3+患者。所以支持将HPV45归入通过分诊管理的HPV中等风险致癌组。
HPV作为初筛,仅检测出HPV56/59/66型阳性且无其他致癌型别的患者,建议1年后重复进行HPV检测。(AII)如果在1年随访时HPV检测仍为阳性(无论何种型别),建议进行阴道镜检查。(CIII)
在联合筛查中,对于仅HPV56/59/66型检测阳性且无其他致癌型阳性的患者,若细胞学检查结果为NILM、ASC-US或LSIL,建议1年后复查;若结果为ASC-H、AGC、HSIL或癌,则建议进行阴道镜检查。(AII)在1年的随访中,若HPV检测结果为任何HPV型阳性或细胞学检查结果为ASC-H、AGC、HSIL或癌,则建议进行阴道镜检查。(CIII)
在随访期间,对于之前未出现高级别细胞学(ASC-H、AGC、HSIL或癌)或组织学(CIN2、CIN3或AIS)结果的患者,根据筛查指南使用拓展基因分型结果是可以接受的。(CIII)当存在高级别细胞学或组织学结果,治疗后建议按照2019年指南进行管理。(CIII)
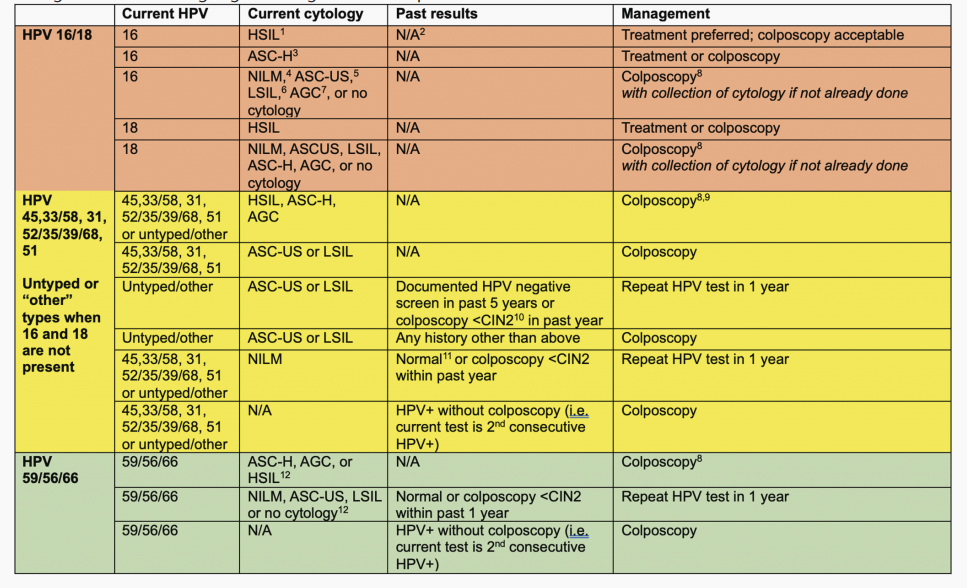 图2:HPV初筛联合细胞学分流或单独HPV初筛时,结合基因分型检测的管理总结
图2:HPV初筛联合细胞学分流或单独HPV初筛时,结合基因分型检测的管理总结
参考文献:Applying Results of Extended Genotyping to Management of Positive Cervicovaginal Human Papillomavirus Test Results: Enduring Guidelines. J Low Genit Tract Dis. 2025 Apr 1;29(2):134-143.

